Đăng ký
Vui lòng nhập các thông tin cần thiết
Những biến chứng mãn tính của bệnh đái tháo đường và cách phòng tránh
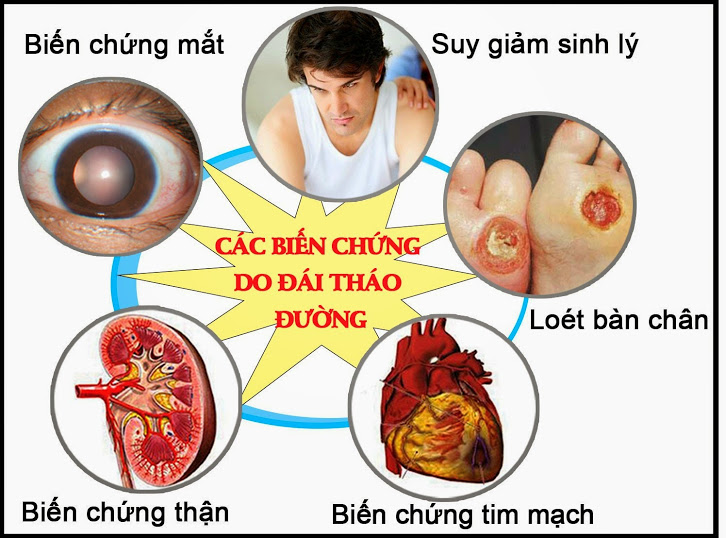
Hình 1: Biến chứng mạn tính của đái tháo đường
Biến chứng mạn tính đều có thể gặp ở BN ĐTĐ týp 1 và týp 2 . Tuy nhiên có những loại biến chứng hay gặp ở thể ĐTĐ này hơn thể ĐTĐ kia.
Biến chứng vi mạch (mạch máu nhỏ) :
Tổn thương dày màng đáy các vi mạch và gây dễ vỡ thành mạch vì vậy làm chậm dòng chảy các mạch máu gây tăng tính thấm thành mạch.
Biến chứng võng mạc ĐTĐ :
Thường xuất hiện sau 5 năm ở ĐTĐ týp 1 và tất cả các Bệnh nhân ĐTĐ týp 2, thậm chí ngay tại thời điểm được chẩn đoán ĐTĐ đã có biến chứng.
+ Bệnh võng mạc không tăng sinh (Viêm võng mạc tổn thương nền): là giai đoạn sớm của biểu hiện ở võng mạc do ĐTĐ.
Tổn thương khu trú tại các mạch máu võng mạc, Tĩnh mạch giãn không đều, có các phình Động mạch nhỏ thường khu trú gần hoàng điểm. Có thể có xuất huyết các lớp khác nhau của võng mạc và những đám thoái hóa xung quanh đĩa Thần kinh thị giác.
+ Bệnh võng mạc tăng sinh : Dấu hiệu điển hình là phát triển các mạch máu tân tạo, và tăng sinh trong tổ chức võng mạc.
Tổ chức xơ tại võng mạc gây tắc mạch máu nhỏ.
Thiếu oxy tại võng mạc kích thích sự phát triển của mạch máu lớn.
Tổn thương nặng và phối hợp nhiều giai đoạn Xuất huyết dịch kính bong võng mạc có thể gây mù.
Phù hoàng điểm là tình trạng dày lên tại trung tâm võng mạc, do tổn thương mao mạch dẫn đến làm vỡ hàng rào mạch máu -> làm các phân tử lớn và các ion thoát ra ngoài mạch máu, có tác dụng thẩm thấu làm tích nước gây phù. Tổn thương có thể là thiếu máu, phù khu trú, phù rải rác có nang, không nang. Phù hoàng điểm trong ĐTĐ là mối đe dọa nghiêm trọng đối với chức năng thị giác mức độ nặng của phù hoàng điểm là xuất tiết cứng và, hoặc thoát dịch ở cực sau gần trung tâm của hoàng điểm.
Phòng: Kiểm soát tốt glucose máu
Kiểm soát ổn định huyết áp (HA <130/80mmHg)
Chống rối loạn đông máu
Điều trị biến chứng thận và kiểm soát trọng lượng cơ thể
+ Đục thủy tinh thể (T3): Đục thể thủy tinh là tổn thương thường gặp và cũng là nguyên nhân gây giảm hoặc mất thị lực ở bệnh nhân ĐTĐ tần xuất gặp từ 20-30%. Tăng glucose dẫn đến tăng tạo sorbitol thay đổi tính thẩm thấu của thủy tinh thể:
Xơ hóa T3, đục T3. Có 2 thể :
- Dưới vỏ : tiến triển nhanh cả 2 mắt -> hình ảnh bông tuyết dưới vỏ T3
- Thể lão hóa : thường gặp ở bệnh nhân ĐTĐ tuổi già
Đặc điểm : đục không đều cả hai mắt, đục từ ngoại biên đục vào thường có dấu hiệu mờ mắt đi khám mới phát hiên.
+ Glocoma : Xảy ra 6% ở bệnh nhân ĐTĐ thường là glocoma góc mở, Glocoma góc đóng ít gặp, Gặp trong trường hợp có tân mạch ở mống mắt.
Phòng ngừa : Kiểm soát đường máu tốt
Kiểm tra định kì để phát hiện biến chứng
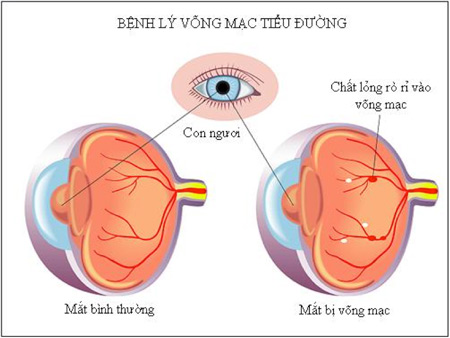
Hình 2: Biến chứng mắt của bệnh đái tháo đường
Biến chứng thận :
Bệnh cầu thận ở ĐTĐ: Tổn thương cầu thận có 2 dạng - xơ hóa ổ hoặc lan tỏa - Phối hợp cả hai. Bệnh đặc trưng bởi dày màng đáy mao mạch cầu thận và lắng đọng glycoprotein ở trung mạc là biến chứng nguy hiểm của bệnh ĐTĐ, là nguyên nhân hàng đầu gây suy thận mạn giai đoạn cuối chiếm khoảng 50% các trường hợp ở Châu Âu và Châu Mỹ, tiêu tốn khoảng 16 tỉ đô để chăm sóc y tế. Tỉ lệ tại 1 số nước ĐNA : Philipin 31%, Malaisia 30 %, Việt Nam 30-42,8 %.
Nhiều nghiên cứu cho thấy sự tăng glucose máu kéo dài, Tăng huyết áp, Rối loạn mỡ máu, hút thuốc, chế độ ăn nhiều lipid cũng là yếu tố nguy cơ gây bệnh :
- Tăng Glucose kéo dài dẫn đến sự tăng gắn kết glucose không cần enzym xúc tác (gắn kết glucose với nhóm amin của protein -> tăng xơ vữa động mạch thúc đẩy làm rối loạn chức năng cầu thận. Tăng glucose máu gây rối loạn huyết động thường kết hợp với phì đại và tăng sản tiểu cầu thận. Tất cả các yếu tố trên dẫn đến xơ cứng động mạch thận.
- Tăng huyết áp đóng vai trò quan trọng trong tiến triển của bệnh .Bệnh nhân ĐTĐ có albumin niệu thì Tăng huyết áp cao hơn 20-15 % so với ĐTĐ không có albumn niệu.
Đây là 1 vòng xoắn bệnh lí vừa gây tổn thương thận vừa là hậu quả của bệnh thận ĐTĐ.
Tiến triển qua 5 giai đoạn:
- GĐ 1: khoảng 2 năm đầu thận thường to và cường chức năng, tăng mức lọc cầu thận có thể có Albumin niệu vi thể 30mg/24h điều trị đạt kết quả tốt.
- GĐ 2 : bắt đầu có biến đổi nhẹ ở màng đáy mao quản cầu thận nhưng chưa có biểu hiện lâm sàng, chỉ số MAU (Micro Albumin niệu) xuất hiện nhẹ khi hoạt động thể lực gắng sức, thời gian mắc bệnh từ 2 đến 5 năm.
- GĐ 3: sau 5-10 năm xuất hiện MAU niệu vi lượng (30 -300mg/24h).
- GĐ 4 : sau 10-25 năm mắc bệnh, lâm sàng biểu hiện protein niệu thường xuyên (> 300mg/24h) 60% có THA + bệnh lí võng mạc, có thể có hội chứng thận hư, Mức lọc cầu thận giảm đều đặn 1 ml/phút/1 tháng.
- GĐ 5 : 3-5 năm giảm lưu lượng lọc cầu thận, Mức lọc cầu thận 10ml/p, hồng cầu giảm mạnh.
Hội chứng ure huyết cao, Tăng huyết áp gặp hầu hết ở các bệnh nhân, Suy thận mạn giai đoạn cuối nguy cơ tử vong cao.
Dự phòng gồm:
Phòng Tránh nguyên nhân gây độc với thận:Thuốc cản quang, Kháng sinh nhóm aminosid, thuốc uống điều trị ĐTĐ.

Hình 3: Biến chứng thận của bệnh đái tháo đường
Bệnh thần kinh ĐTĐ :
Là biến chứng sớm thường gặp ở bệnh nhân ĐTĐ, gia tăng cùng với thời gian mắc bệnh, bệnh liên quan đến kiểm soát ĐTĐ.
Đặc điểm lâm sàng thường đa dạng tổn thương thường gặp ở dây thần kinh ngoại vi cảm giác, vận động và bệnh lí thần kinh tự chủ.
Một số trường hợp liệt thần kinh sọ não cấp do nhồi máu não có thiếu máu tại chỗ của dây thần kinh liên quan.
+ Bệnh thần kinh ngoại biên thường xảy ra ở chi dưới do tổn thương các sợi thần kinh lớn nhỏ có myelin và không myelin.
Lâm sàng biểu hiện tê bì như kiến bò, kim châm, tăng lên về đêm kèm theo giảm cảm giác tiến triển có xu hướng tăng dần và không hồi phục. Do ít biểu hiện trên lâm sàng nên dễ bỏ qua ->mất cảm giác với những chấn thương nhỏ có thể gây loét, bàn chân biến dạng, mất độ cong của gan bàn chân (bàn chân charcot).
Đau và dị cảm đau tăng nhiều về đêm và khi nghỉ, giảm khi đi bộ; đôi khi không còn cảm giác ngay cả khi dẫm vào vật sắc nhọn. Phát hiện tổn thương bằng monofilament, rung thoa, khi mất phản xạ gân gối, gân gót thì bệnh thần kinh đã trầm trọng.
+ Bệnh thần kinh tự chủ tim mạch : là tổn thương nguy hại đến tính mạng của bệnh nhân có thể gây thiếu máu hoặc Nhồi máu cơ tim im lặng thường gây tử vong đột ngột và hạ huyết áp tư thế.
+ Bệnh lí thần kinh tự động ống tiêu hóa : gây giảm biên độ co thắt thực quản dạ dày gây chậm tiêu viêm thực quản dạ dày trào ngược, liệt dạ dày. Hội chứng kém hấp thu, tiêu chảy táo bón xen kẽ.
+ Bệnh lí thần kinh tiết niệu sinh dục gây liệt bàng quang liệt dương, xuất tinh ngược dòng.
+ Bệnh lí thần kinh gốc, thần kinh tại chỗ thường gặp teo cơ đùi, tổn thương thần kinh sọ.
+ Bệnh lí bàn chân: tổn thương bàn chân là hậu quả của bệnh lí thần kinh ngoại biên do giảm nhạy cảm và rối loạn thần kinh tự động và thiếu máu do xơ vữa mạch của các mạch máu ở chân.
+ Nhiễm trùng gây hoại tử mô rộng, tạo nên vết loét bàn chân.
+ Loét bàn chân là biến chứng nặng nề và cũng rất thường gặp (Ở Việt Nam theo Tạp chí Diabcare (2003) tỉ lệ loét bàn chân 4,4% (týp 2) cắt cụt chi : 1,9 % (týp 2).
Ngày càng có nhiều bằng chứng về thực nghiệm lâm sàng cho thấy có biểu hiện bệnh lí vi mạch trong các mạch máu nuôi thần kinh ở bệnh nhân ĐTĐ.
Phòng ngừa :
Kiểm soát tốt đường máu
Chăm sóc bàn chân đúng cách
Khám và phát hiện sớm biến chứng thần kinh để điều trị phối hợp làm giảm các biến chứng
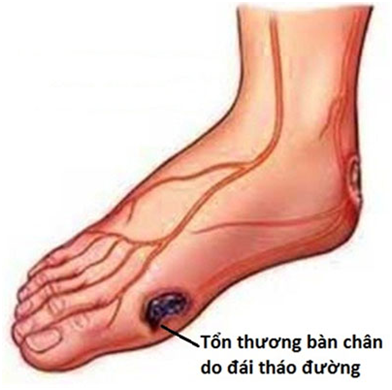
Hình 4: Biến chứng thần kinh ngoại biên gây tổn thương bàn chân do đái tháo đường
Bệnh lí mạch máu lớn:
Bao gồm bệnh động mạch vành, bệnh động mạch não và bệnh mạch máu ngoại biên. ĐTĐ là nguyên nhân làm tăng nguy cơ bệnh tim mạch lên gấp 2-4 lần. Sự góp mặt của ĐTĐ týp1 và týp2 góp phần làm bệnh tim mạch xuất hiện ở lứa tuổi trẻ hơn, nặng hơn, tổn thương lan tỏa tiên lượng kém.
Biến chứng mạch máu lớn do ĐTĐ này thường có mối liên quan với Tăng huyết áp, Rối loạn mỡ máu…
Có tới 80% bệnh nhân ĐTĐ có bệnh lí tim mạch và 75% tử vong ở bệnh nhân ĐTĐ là do nguyên nhân tim mạch và kiểm soát đường máu kém.
Bệnh mạch vành :
Tỉ lệ người ĐTĐ mắc bệnh mạch vành tăng gấp 2-3 lần người không ĐTĐ.
Triệu chứng : Cơn đau thắt ngực điển hình hoặc chỉ biểu hiện trên điện tim.
Nhồi máu cơ tim điển hình hoặc tình cờ thấy (NMCT) cũ trên điện tim không có sóng Q, nguy cơ cao bị đột quỵ suy tim tử vong do bệnh động mạch vành.
Đặc điểm tổn thương của bệnh động mạch vành ở bệnh nhân ĐTĐ týp 2 gây hẹp vừa phải nhưng lan tỏa và phức tạp, với hệ thống tuần hoàn bàng hệ nghèo nàn vì vậy sự kết hợp của 2 bệnh này nói chung cũng như nói riêng thường nặng nề hơn và điều trị khó khăn hơn.
Tỉ lệ tử vong trong tháng đầu sau nhồi máu cơ tim và tái phát. Tỉ lệ nhồi máu cơ tim/Bệnh nhân ĐTĐ cao hơn so với bệnh nhân không bị ĐTĐ.
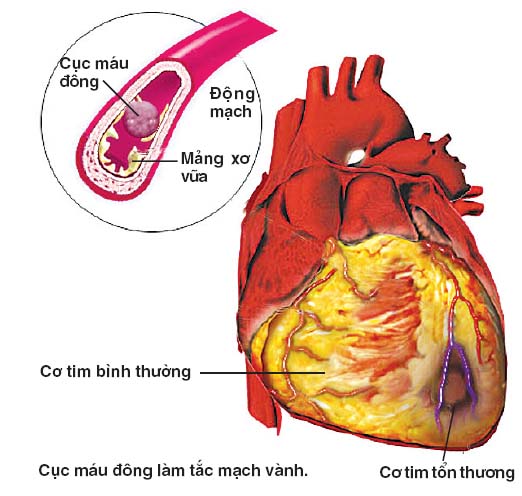
Hình 5: Biến chứng mạch vành của bệnh đái tháo đường
Bệnh lí mạch máu não :
ĐTĐ làm gia tăng xơ vữa mạch máu não và tăng nguy cơ đột quỵ.
Theo nghiên cứu MRFIT thấy bệnh nhân ĐTĐ bị đột quỵ tăng gấp 2-3 lần so với người không bị ĐTĐ. Tỉ lệ nhồi máu não gặp nhiều hơn xuất huyết não ở người cùng độ tuổi thường gặp NMN đa ổ.
ĐTĐ làm tăng nguy cơ đột quỵ ở bệnh nhân trẻ, nhỏ hơn 55 tuổi tăng gấp 10 lần.
ĐTĐ làm tăng tái đột quỵ, tăng sa sút trí tuệ do đột quỵ, tăng tử vong hàng năm.
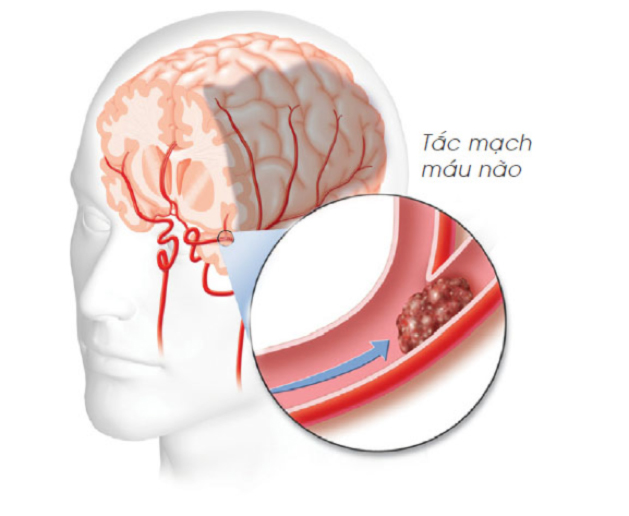
Hình 6 : Biến chứng mạch máu não của bệnh đái tháo đường
Bệnh mạch máu ngoại vi :
Biểu hiện chủ yếu viêm tắc động mạch chi dưới.
Bệnh mạch máu ngoại biên dễ dẫn đến loét, hoại thư chân.
Tại Mỹ hàng năm có khoảng 255 nghìn bệnh nhân ĐTĐ nhập viện điều trị vì biến chứng bàn chân do ĐTĐ và 50% cắt đoạn chân không do chấn thương.
Tăng nguy cơ bệnh động mạch ngoại vi ở bệnh nhân ĐTĐ từ 12% lên 16%.
Ở những đối tượng mắc bệnh trên 7 năm nếu HbA1c≤ 9,8% tỉ lệ cắt cụt chi 4%, nếu HbA1c ≥ 9,8% tỉ lệ cắt cụt chi 12,0 %.
Dự phòng: Kiểm soát HA < 130/80 mmHg
Kiểm soát đường huyết theo mục tiêu điều trị
Điều trị Rối loạn lipid máu : LDL-c < 2.6 mmol/l ; TG < 1,7 mmol/l; HDL-c > 1.15 mmol/l
Ngừng hút thuốc

Hình 7 : Biến chứng mạch máu ngoại vi của bệnh đái tháo đường
Biến chứng mạn tính khác của bệnh ĐTĐ :
Biến chứng xương và khớp:
- Loãng xương
- Thoái hóa khớp
Các biến chứng nhiễm khuẩn:
- Lao phổi
- Nhiễm khuẩn da
- Nhiễm khuẩn tiết niệu
- Nhiễm khuẩn răng hàm mặt
BS: Phạm Tiến Đạt
BV Đa Khoa tỉnh Thái Bình